Cholera
Ostra choroba zakaźna przewodu pokarmowego wywoływana przez gram-ujemną bakterię Vibrio cholerae (przecinkowiec cholery). Należy do chorób szczególnie niebezpiecznych, nieleczona, zwłaszcza u osób niezamieszkujących rejonów endemicznych może w ciągu zaledwie kilkunastu godzin doprowadzić do zgonu. Do zakażenia dochodzi poprzez spożycie zanieczyszczonej wody lub żywności, rzadko poprzez bezpośredni kontakt z chorym lub nosicielem. Za wywołanie cholery u człowieka odpowiedzialne są przecinkowce grup serologicznych O1 i O139. Serotyp V. cholerae O1 występuje pod postacią dwóch biotypów: klasycznego i El Tor. Każdy z nich posiada trzy serotypy: Inaba, Ogawa i Hikojima.
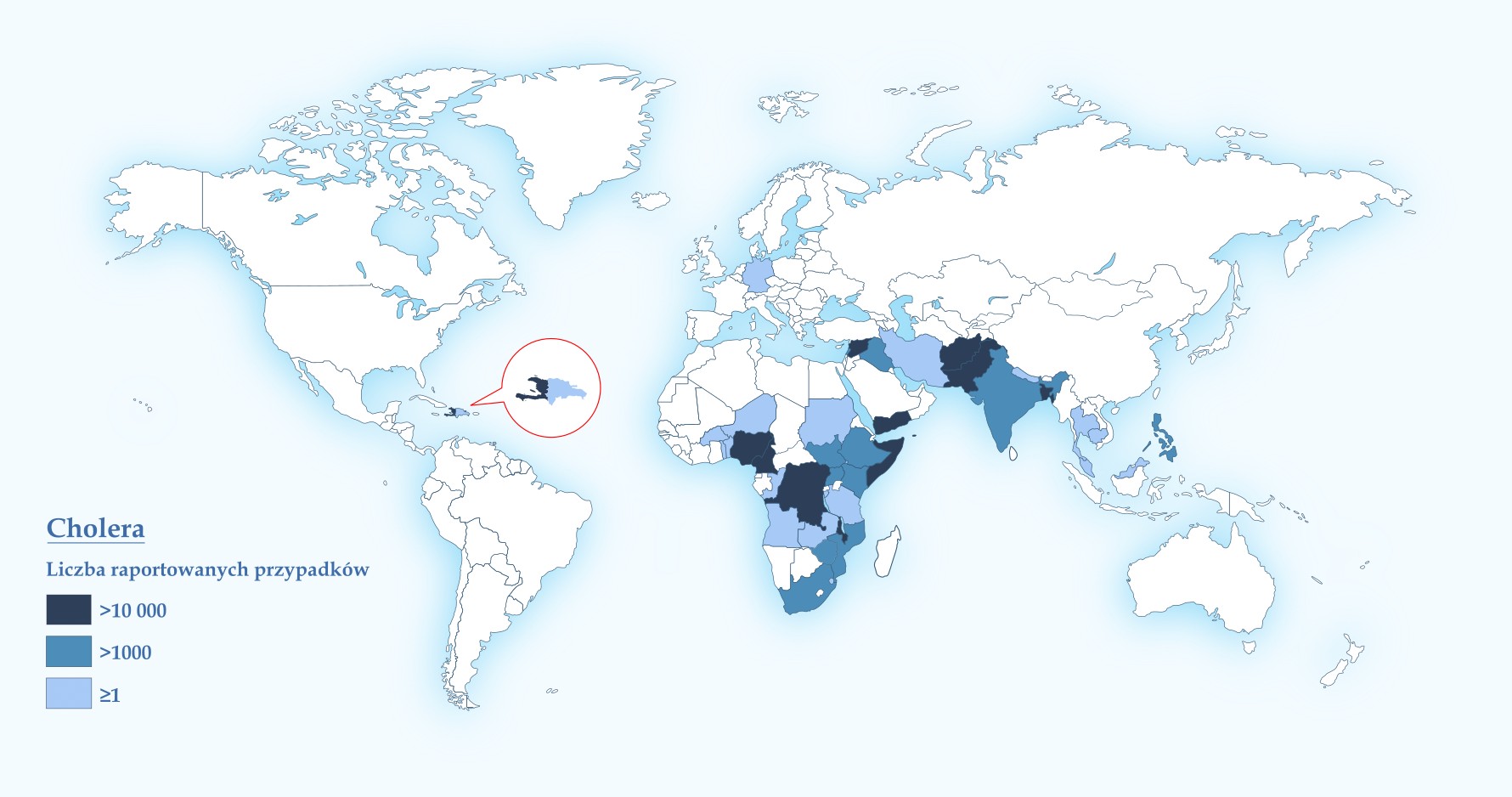
Uważa się, że biotyp klasyczny jest odpowiedzialny za wystąpienie poprzednich sześciu pandemii cholery. Za ostatnią, siódmą pandemię, która rozpoczęła się w 1961 r. w Indonezji i trwa do chwili obecnej, odpowiedzialny jest biotyp El Tor. Przecinkowiec cholery * O139* jest nowym serotypem. Po raz pierwszy został wyizolowany w Indiach i w Bangladeszu w 1992 r. W ciągu ostatniej dekady na świecie obserwuje się rosnącą liczbę zachorowań. Światowa Organizacja Zdrowia szacuje występowanie cholery na świecie na 1,3-4 miliony zakażeń oraz 21-143 tysiące zgonów rocznie. W 2015 r. wykryto ponad 172 tysiące przypadków choroby w 42 krajach; 80% wszystkich przypadków na świecie wystąpiło w Afganistanie (58064 zachorowań), Haiti (36045), Demokratycznej Republice Konga (19182), Kenii (13291) i Tanzanii (11563). W 2016 r. WHO raportowała potwierdzone laboratoryjnie 132 tysiące zachorowania w 38 krajach, w tym 2420 zgony. Do 2017 r. najwięcej przypadków cholery raportowano na Haiti, gdzie od wybuchu epidemii w październiku 2010 r. do połowy sierpnia 2017 r. wykryto ponad 813 tysięcy zachorowań, w tym 9676 zgonów. W kwietniu 2017 r. największa epidemia cholery w ciągu ostatniej dekady wybuchła w Jemenie; do 11.11.2018 r. raportowano ponad 1 mln 309 tysięcy zachorowań, w tym 2613 zgonów. Ogniska epidemiczne cholery występują obecnie również w krajach będących ulubionym kierunkiem wyjazdów turystycznych Polaków. W Afryce Wschodniej w 2018 r. wykryto 5782 przypadków choroby w Kenii oraz 4688 w Tanzanii. Zachorowania na cholerę raportowane są na Dominikanie (zawlekanie zakażeń z sąsiedniego Haiti). Stałe zagrożenie epidemią cholery występuje również na Subkontynencie Indyjskim.
Obraz kliniczny: okres wylęgania jest bardzo krótki i trwa od kilkunastu godzin do 5 dni (średnio 2-3 dni). Nie obserwuje się objawów prodromalnych choroby. W klasycznej postaci cholery objawy pojawiają się nagle i narastają dość gwałtownie. Charakterystyczna jest intensywna biegunka bez bólów brzucha oraz bez uczucia parcia na stolec. Chory nie gorączkuje, mogą wystąpić wymioty bez towarzyszących nudności. Z czasem pojawiają się kurczowe bóle mięśni. Stolce szybko tracą typowy kształt i zapach, stają się płynne, odbarwione, o mdłej woni. Nie zawierają domieszki krwi. Określony biotyp Vibrio cholerae warunkuje ciężkość przebiegu choroby. Gdy czynnikiem etiologicznym jest biotyp El Tor, u części pacjentów może wystąpić atypowy przebieg. Obfite, opalizujące, płynne stolce w przebiegu cholery przypominają wodę po płukaniu ryżu (rice water stools). W ciągu 24 godzin może dojść do oddania 30 litrów wodnistego stolca o wysokiej zawartości przecinkowców Vibrio spp. Późnym objawem są wymioty, po których może nastąpić wzmożone pragnienie, drżenia mięśniowe, chrypka oraz bezmocz. Objawy kliniczne związane z ciężkim odwodnieniem mogą ujawnić się po 24 godzinach od pierwszych symptomów choroby, zwłaszcza w przypadku braku odpowiedniego leczenia. Temperatura ciała jest prawidłowa bądź nieznacznie podwyższona. Rozwijają się objawy wstrząsu hipowolemicznego oraz ostrej niewydolności nerek. Towarzyszyć im może splątanie, dezorientacja oraz drgawki hipoglikemiczne. Ciężkość przebiegu choroby oraz związana z nią śmiertelność zależą od stopnia odwodnienia. Bez uzupełniania płynów oraz elektrolitów dochodzi do kwasicy i szybkiego pogorszenia stanu chorego. Odporność po zachorowaniu jest krótkotrwała.
Rozpoznanie: na podstawie obrazu klinicznego i badań diagnostycznych. Podstawą rozpoznania jest znalezienie przecinkowców cholery w kale (badanie w mikroskopii świetlnej), a także metodą hodowli. W celu identyfikacji biotypu Vibrio choleraeO1 konieczne jest przestrzeganie określonych zasad. O ile biotyp El Tor jest możliwy do wykrycia w okresie nawet do kilku miesięcy od wystąpienia objawów choroby, postać klasyczną można zidentyfikować jedynie do 5 dni od chwili wniknięcia patogenu do organizmu. Przeciwciała IgA i IgM w surowicy są podwyższone, szczególnie u chorych zakażonych biotypem El Tor. Nadmierna utrata potasu prowadzi do nasilenia objawów kwasicy metabolicznej.
Leczenie: rewolucja w leczeniu cholery na świecie nastąpiła z chwilą wprowadzenia zasad nawadniania doustnego. Aktualnie ponad 80% chorych może być skutecznie leczonych przy zastosowaniu doustnej metody nawadniania. W leczeniu choroby zastosowanie znajdują preparaty roztworów glukozo-elektrolitowych. Ilość przyjmowanych płynów powinna być regulowana ilością oddawanych stolców i weryfikowana w 2-godzinnych odstępach. Nawadnianie powinno być zakończone w okresie 48 godzin. W przypadkach niepowikłanych rekomendowane jest używanie sacharozy. Wyjątkiem są przypadki z ciężkim uszkodzeniem błony śluzowej. W 2001 r. WHO oraz UNICEF zarekomendowały wprowadzenie nowej formuły doustnych płynów nawadniających ORS (Oral Rehydration Solution: NaCl – 3,5 g, cytrynian sodu – 2,9 g, chlorek potasu – 1,5 g i glukoza – 20 g; całość rozpuszczona w 1 litrze wody). Płyny nawadniające ORS charakteryzują się zmniejszoną osmolarnością, są rekomendowane zarówno w leczeniu dzieci jak i dorosłych, odwodnionych w następstwie biegunki wywołanej przecinkowcem cholery. W ciężkich przypadkach może być konieczne nawadnianie drogą dożylną. Powszechnie stosowanymi płynami do nawadniania dożylnego są chlorek sodu, dwuwęglan sodu, chlorek potasu. Ciężkość odwodnienia powinna być oceniana w oparciu o objawy kliniczne. W przypadku pacjentów o średnim nasileniu objawów podaje się 5 litrów płynów na każde 50 kg masy ciała. W leczeniu farmakologicznym stosuje się zwykle tetracykliny, które przyjmowane w dawce 1 g dziennie przez 5 dni skracają okres trwania biegunki oraz ułatwiają oczyszczanie światła jelita w przypadku zakażenia biotypem El Tor. Wykazano również skuteczność pojedynczej dawki tetracyklin (1 g lub 2 g) w przypadku nawrotu bezobjawowej bakteriemii.
Zapobieganie: działania prewencyjne przeciw cholerze polegają przede wszystkim na poprawie warunków sanitarnych i zabezpieczaniu przed zanieczyszczeniem fekaliami zbiorników wodnych. Przebywając w kraju o niskich standardach sanitarnych należy szczególnie dbać o higienę osobistą, każdorazowo myć ręce po skorzystaniu z toalety. W odniesieniu do higieny żywności i żywienia należy kierować się zasadą wyparz, ugotuj, obierz albo zapomnij. Skuteczną formą profilaktyki jest doustna szczepionka inaktywowana. Obecnie na rynku są dostępne, rekomendowane przez WHO szczepionki trzech różnych producentów: Dukoral (Valneva, Szwecja), Shanchol (prod. Indie) i Euvichol (prod. Korea Płd.). Wszystkie wymagają podania u dorosłych dwóch dawek do pełnej protekcji. Ponieważ są to szczepionki doustne, należy pamiętać o zasadach przyjmowania: co najmniej 1 godzinę przed i 1 godzinę po wypiciu szczepionki wstrzymujemy się od spożywania posiłków i picia płynów. W Polsce zarejestrowana jest szczepionka Dukoral, zawierająca inaktywowane szczepy V. cholerae O1 (serotypy Inaba i Ogawa, biotyp klasyczny i biotyp El Tor) z podjednostką rekombinantu toksyny B (rCTB), zabezpieczającą również przed działaniem enterotoksycznej Escherichia coli (ETEC), dzięki strukturalnemu i immunologicznemu podobieństwu toksyny ciepłochwiejnej (LT) ETEC z rCTB (obie toksyny reagują ze sobą krzyżowo). Szczepienie obejmuje podanie dwóch dawek w schemacie podstawowym u dorosłych i u dzieci powyżej 6. roku życia, w odstępie 1-6 tygodni (u dzieci w wieku 2-6 lat podaje się 3 dawki szczepionki w odstępach 1-6 tygodni). Odporność utrzymuje się przez 2 lata u dorosłych i u dzieci powyżej 6. roku życia (u dzieci w wieku 2-6 lat: 6 miesięcy), po czym należy podać jedną dawkę przypominającą. Dawki szczepionki należy przyjąć przynajmniej 1 tydzień przed planowanym wyjazdem.
