Dur brzuszny
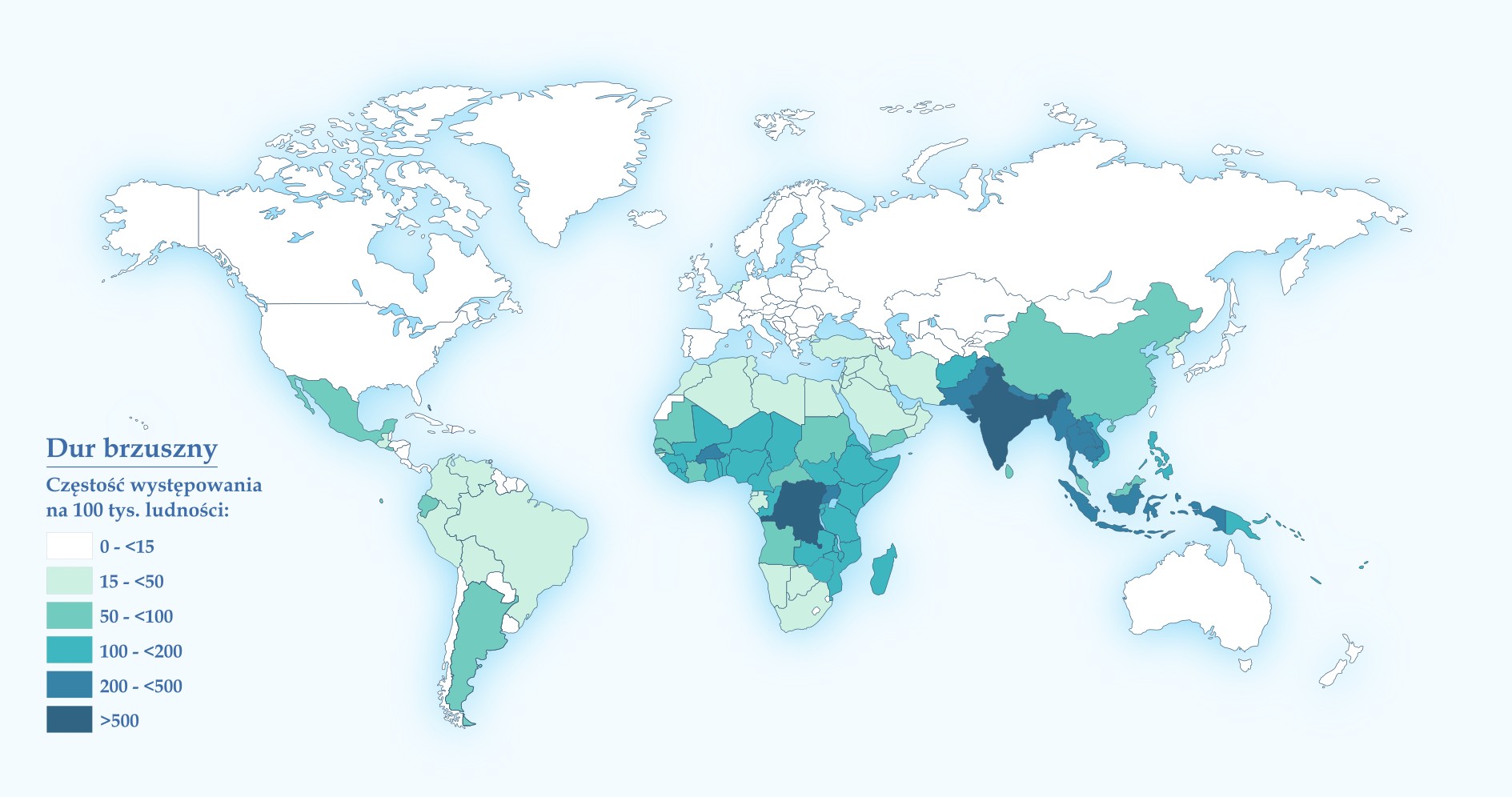
Choroba zakaźna przewodu pokarmowego wywoływana przez gram-ujemną bakterię Salmonella typhi. Źródłem zakażenia jest woda i żywność zanieczyszczone wydalinami osób chorych i nosicieli. Dur brzuszny jest chorobą kosmopolityczną i występuje na całym świecie. Ryzyko zakażenia pojawia się głównie w rejonach o niskim poziomie higieny w przygotowywaniu i podawaniu posiłków. Szacuje się, że co roku choruje 22 miliony ludzi, z czego u ponad 200 tysięcy osób choroba kończy się zgonem. Największe ryzyko zachorowań występuje w Azji Południowej (Indie, Nepal i kraje ościenne), w Azji Południowo-Wschodniej (Indonezja), w Ameryce Południowej (Peru) oraz w Afryce Północnej i Zachodniej.
Obraz kliniczny: przebieg choroby można podzielić na cztery fazy, z których każda trwa około 7 dni. W pierwszym okresie pojawia się gorączka, narastająca powoli do 40^0^C, a także ogólne osłabienie, bradykardia, bóle głowy, kaszel, krwotoki z nosa, bóle brzucha. W drugim okresie gorączka utrzymuje się na poziomie 40^0^C, bradykardii towarzyszy charakterystyczne, dwubitne tętno; często występuje splątanie (będące efektem zatrucia endotoksyną), wysypka plamisto-grudkowa tułowia (różyczka durowa), powiększenie wątroby, śledziony, węzłów chłonnych, biegunka (6-8 stolców na dobę) lub zaparcia, zapalenie płuc. W trzecim okresie pojawiają się powikłania: krwawienia z przewodu pokarmowego, perforacja jelita cienkiego, zapalenie otrzewnej, posocznica, zapalenie mózgu, objawy neuropsychiatryczne (delirium), odwodnienie, rozsiane ropnie, zapalenie wsierdzia, zapalenie kości. Jeśli w ww. fazie choroby nie dojdzie do zgonu pacjenta, rozpoczyna się czwarty okres, w którym następuje powolny powrót do zdrowia. Dur brzuszny kończy się zgonem w 10-30% nieleczonych przypadków.
Rozpoznanie: podstawą jest wykonanie posiewu krwi (pomocniczo posiewu kału) w kierunku Salmonella typhi (aglutynacyjny odczyn Widala wykazujący obecność przeciwciał przeciw antygenom S. typhi).
Leczenie: antybiotykoterapia (ampicylina 8 g na dobę w dawkach podzielonych; skuteczne są również chloramfenikol, amoksycylina i ciprofloksacyna); wyrównywanie gospodarki wodno-elektrolitowej.
Zapobieganie: szczepienie ochronne połączone z przestrzeganiem zasad higieny żywności i żywienia, w szczególności dla osób podróżujących do Azji Południowej i Południowo-Wschodniej oraz krajów rozwijających się, gdzie planowane jest spożywanie posiłków w ulicznej gastronomii. W Polsce dostępne są trzy rodzaje szczepionek: tyfoidalna żywa, doustna szczepionka Ty21a (prep. Vivotif), a także inaktywowane, zawierające zabite formaldehydem i działaniem temperatury całe pałeczki Salmonella typhi oraz zawierające oczyszczony polisacharyd otoczkowy Vi pałeczki Salmonella typhi. Stosowane są do uodpornienia czynnego przeciw durowi brzusznemu, nie zabezpieczają przed zachorowaniem na paradury. Zaletą szczepionki doustnej jest ochrona nie tylko przed wystąpieniem zmian chorobowych, ale również przed samą kolonizacją bakterii przenoszonych drogą fekalno-oralną w przewodzie pokarmowym (chroni przed Salmonella enterica serowar Typhi poprzez indukowanie miejscowej, humoralnej i komórkowej odpowiedzi immunologicznej). Żywą szczepionkę doustną w postaci kapsułek przyjmuje się co drugi dzień przez okres 5 dni\ (1 kaps. – 0 – 1 kaps. – 0 – 1 kaps.). Kapsułkę należy połknąć na godzinę przed jedzeniem popijając zimną lub letnią wodą. Cały cykl powinien być wykonany co najmniej 10 dni przed planowanym wyjazdem. Kapsułki, podobnie jak szczepionki do podawania pozajelitowego, powinny być przechowywane w oryginalnym opakowaniu w temperaturze 2^0^-8^0^C. Szczepionka doustna jest przeznaczona dla dorosłych i dzieci od 6 r.ż. Po 3 latach należy przyjąć dawki przypominające według ww. schematu. Szczepionkę doustną należy przyjąć 3 dni przed lub po planowanej antybiotykoterapii (w przypadku antybiotyków dłużej działających, np. azytromycyny okes karencji powinien być dłuższy), ze względu na możliwość zahamowania wzrostu drobnoustrojów zawartych w szczepionce i potencjalną atenuację odpowiedzi immunologicznej. Co najmniej 3-dniową przerwę należy również zachować pomiędzy zastosowaniem pełnego cyklu szczepionki doustnej a rozpoczęciem przyjmowania leków stosowanych w chemioprofilaktyce malarii (wyjątkiem jest atovaquone/proguanil, który może być przyjmowany jednoczasowo z Vivotifem). Żywa szczepionka doustna może być przyjmowana jednocześnie ze szczepionkami przeciw żółtej gorączce (prep. Stamaril, podawany pozajelitowo) oraz cholerze (prep. Dukoral, podawany doustnie). W przypadku szczepionki inaktywowanej formaldehydem i temperaturą podaje się trzy dawki w cyklu: 0, 1, 12 miesięcy (dawka przypominająca co 3-5 lat). W przypadku szczepionki polisacharydowej przyjmuje się jedną dawkę, która uodparnia na okres 3 lat (po tym okresie, w razie kolejnego narażenia należy przyjąć dawkę przypominającą). Szczepienia pozajelitowe powinny być wykonane co najmniej 1 tydzień przed planowanym wyjazdem.
