Poliomyelitis
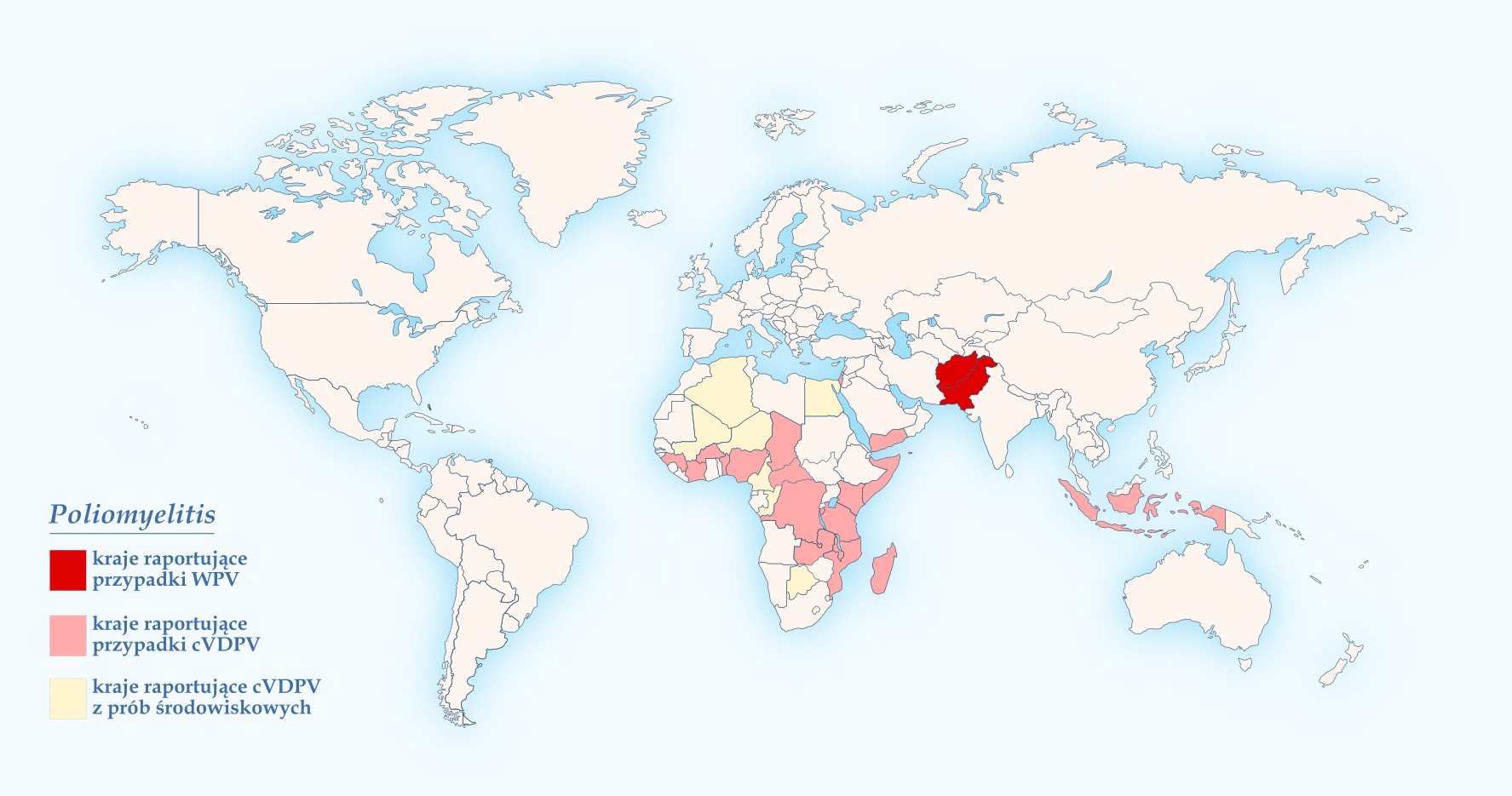
Choroba zakaźna (nagminne porażenie dziecięce, choroba Heinego-Medina) wywoływana przez trzy typy serologiczne dzikiego wirusa Polio (WPV). Obecnie raportowane są zakażenia typem 1 WPV (typ 3 WPV po raz ostatni wykryto w 2012 r. w Nigerii, natomiast typ 2 WPV według oficjalnego komunikatu WHO został wyeradykowany na świecie w 2015 r.). W okresie 01.01.-17.09.2020 r. nowe zakażenia typem 1 WPV raportowano na świecie tylko w dwóch krajach: w Pakistanie – 70 zachorowań (147 przypadków w 2019 r.) oraz w Afganistanie – 46 zachorowań (29 w 2019 r.; warto zaznaczyć, że w Afganistanie stacjonuje obecnie ponad 300 polskich żołnierzy rotujących się co 6 miesięcy). Źródłem zakażenia jest chory lub nosiciel oraz jego wydaliny i wydzieliny. Zakażenie szerzy się drogą pokarmową i kropelkową, przez styczność z osobą zakażoną bądź przedmiotami zanieczyszczonymi kałem lub wydzieliną z gardła. Do zakażenia może dojść również w wyniku wakcynacji doustną, żywą, atenuowaną szczepionką OPV (w 2016 r. wycofaną w Polsce z Programu Szczepień Ochronnych) i zakażeniem zmutowanym wirusem Polio pochodzenia szczepionkowego (VDPV). W okresie 01.01.-17.09.2020 r. zakażenia spowodowane stosowaniem szczepionki OPV, określane w terminologii angielskiej jako cVDPV (circulating Vaccine-Derived Polio Virus) raportowano w 17 krajach Afryki i w 5 krajach Azji: Angola (3 przypadki), Benin (2), Burkina Faso (10), Czad (63), Demokratyczna Republika Konga (50), Etiopia (29), Ghana (11), Gwinea (8), Kamerun (4), Mali (1), Niger (4), Nigeria (2), Republika Środkowoafrykańska (2), Somalia (16), Sudan (22), Togo (9), Wybrzeże Kości Słoniowej (29); Afganistan (78), Pakistan (59), Filipiny (1), Jemen (15), Malezja (1). Łącznie w ww. okresie 2020 r. wykryto łącznie 419 zakażeń cVDPV, więcej niż w całym 2019 (366) i 2018 (104). Jeszcze 1988 r. na świecie raportowano 350 tysięcy przypadków poliomyelitis. Obecnie doprowadzono do zmniejszenia zachorowalności o 99%. Mimo to, w dalszym ciągu obserwowane są nowe zachorowania, co opóźnia osiągnięcie stanu pełnej eradykacji choroby na świecie. Światowa Organizacja Zdrowia w swoim komunikacie z 05.05.2014 r. zajęła stanowisko w sprawie szczepienia przeciw poliomyelitis, w związku z zawlekaniem wirusa Polio poza granice państw, w których zakażenie zostało wykryte. Według WHO, wszyscy mieszkańcy oraz długoterminowi rezydenci (powyżej 4 tygodni pobytu) przebywający w krajach z potwierdzonymi przypadkami zachorowań na poliomyelitis, którzy planują w okresie najbliższych 4 tygodni – 12 miesięcy podróż zagraniczną na którykolwiek z kontynentów, powinni zostać zaszczepieni przeciw ww. chorobie. Dopóki nie dojdzie do przerwania globalnego rozprzestrzeniania się dzikich szczepów wirusa Polio, wszystkie wolne od choroby kraje i obszary uznaje się za zagrożone przywleczeniem WPV i ponownym wybuchem epidemii. Przebieg zakażenia wirusem Polio najczęściej jest bezobjawowy. W postaci objawowej mogą wystąpić zakażenia o łagodnym przebiegu, jak również ciężkie zachorowania przechodzące z porażeniem wielu mięśni, mogące skończyć się zgonem. Porażenie występuje w jednym na 200 zakażeń; 5-10% osób z porażeniem mięśni umiera, głównie w wyniku porażenia mięśni oddechowych. Najczęściej chorują dzieci poniżej 5 rż. Chorzy wydalają wirusy z kałem przez okres do 6 tygodni. Z kolei największa zakaźność występuje na kilka dni przed pierwszymi objawami choroby do 3-4 tygodni po ich pojawieniu się. Człowiek jest jedynym rezerwuarem wirusa Polio.
Obraz kliniczny: okres wylęgania choroby wynosi 9-12 dni. Większość zakażeń wirusem Polio ma przebieg bezobjawowy. Zakażenie z przewodu pokarmowego rozwija się drogą naczyń chłonnych i krwionośnych (jest to okres wiremii pierwotnej). Jeśli zakażony organizm zareaguje wytworzeniem przeciwciał, zazwyczaj dochodzi do zahamowania rozwoju infekcji (mówimy wtedy o zakażeniu poronnym, mogą wystąpić niecharakterystyczne objawy o łagodnym przebiegu, takie jak gorączka, bóle głowy i objawy żołądkowo-jelitowe). Jeśli nie dojdzie do zahamowania infekcji, rozwija się wiremia wtórna, wirusy rozprzestrzeniają się po organizmie, szczególnie w obrębie ośrodkowego układu nerwowego, wywołując określone zespoły objawów: aseptyczne zapalenie opon mózgowo-rdzeniowych (najczęściej ustępuje samoistnie nie dając powikłań), postać porażenną (postać rdzeniowa z wystąpieniem asymetrycznych porażeń wiotkich i zaników mięśniowych, głównie kończyn dolnych; postać opuszkowa, w której dochodzi do zaatakowania podstawy mózgu, w tym jąder nerwów czaszkowych, a także ośrodka oddechowego i ośrodka krążenia w rdzeniu przedłużonym, co stanowi bezpośrednie zagrożenie życia; postać opuszkowo-rdzeniowa z zajęciem rdzenia kręgowego i podstawy mózgu), zapalenie mózgu (zwykle śmiertelne), zespół porażenny (występuje po 20-30 latach u 20-30% osób z przebytym porażeniem, postęp choroby w tym wypadku jest bardzo powolny i nie upośledza w znaczący sposób pracy mięśni).
Rozpoznanie: izolacja szczepu wirusa Polio z dwóch próbek kału chorego z ostrym porażeniem wiotkim (w odstępie 1-2 dni, w okresie do 14 dni od wystąpienia porażeń); wykrycie DNA wirusa przy zastosowaniu metod biologii molekularnej (PCR).
Leczenie: objawowe (środki przeciwbólowe, fizykoterapia, długotrwała rehabilitacja). Brak leków działających swoiście.
Zapobieganie: najskuteczniejszym sposobem prewencji jest szczepienie, któremu w Polsce dzieci do 6. roku życia podlegają obowiązkowo, przyjmując cztery dawki szczepionki IPV (Program Szczepień Ochronnych). Osoby dorosłe zaszczepione w dzieciństwie, przed podróżą do krajów zagrożonych występowaniem choroby powinny przyjąć pojedynczą dawkę przypominającą szczepionki inaktywowanej. Na rynku polskim dostępna jest szczepionka monowalentna (Imovax Polio), jak również szczepionki skojarzone, które jednocześnie zapewniają ochronę przeciw: poliomyelitis, błonicy, tężcowi i krztuścowi (Adacel Polio, Boostrix Polio). Schemat szczepienia obejmuje podanie jednej dawki przypominającej co 10 lat u osób zaszczepionych w przeszłości przeciw ww. chorobom zakaźnym.
